新聞
陰莖硬結症手術專家共識
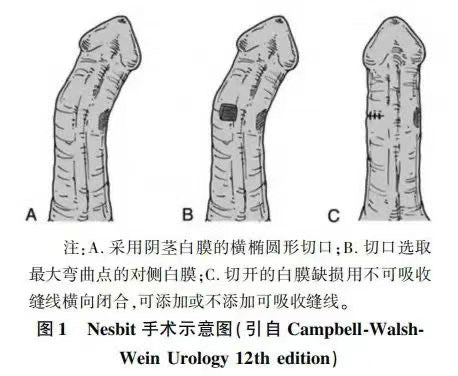
定義 陰莖硬結症,是一種以陰莖白膜纖維化斑塊為特徵,同時可伴有陰莖疼痛、彎曲畸形、勃起功能障礙(ED),並造成患者精神心理壓力的疾病,亦稱陰莖纖維性海綿體炎、結節性陰莖海綿體炎海綿體纖維化等。1561年Fallopius首次報道此類患者,1743年法國醫生Peyronie首次對本病進行了具體描述,因此陰莖硬結症亦被稱為佩倫涅病(PD)。 病因 PD與多種危險因素有關,包括肥胖、吸煙、過量飲酒、糖尿病、高血壓病,高血脂等基礎情況,以及有無陰莖損傷或手術、經尿道腔內操作或治療、纖維瘤性病變等特殊病史,同時還應考慮患者性生活的情況,包括頻率、強度、體位等易引起陰莖損傷的情況。 陰莖硬結症的具體發病機制尚未明確。陰莖白膜重復性的微小損傷是目前普遍認可的發病機制。在損傷與抗損傷修復的過程中,促纖維化因子和抗纖維化因子共同參與陰莖白膜損傷、修復、纖維化、瘢痕形成及重塑等多個過程,反復的炎症反應過程將導致結締組織重塑為纖維化斑塊。 流行病學 PD的患病率為0.4%~9%,伴有ED和糖尿病的患者有更高的患病率。PD好發年齡為55~60歲,患病率隨著年齡增長而增加。研究表明,對100例不確定是否患有PD的男性屍檢,約 22%白膜有纖維變性損傷 臨床表現 ①陰莖白膜斑塊——陰莖白膜斑塊為陰莖硬結症最為特異性表現,可見於陰莖背側、腹側和側面,最常見於陰莖背側,直接與嵌插的縱隔纖維相連。 ②陰莖疼痛——陰莖疼痛分為疲軟時疼痛和勃起時疼痛,在疾病的活動期患者常常會感受到持續性疼痛,雖然這種疼痛並不明顯,但往往會影響到性功能。一些患者也會主訴在夜間或早晨因勃起疼痛而醒來,影響患者睡眠質量和日常生活。隨著炎症的控制,疼痛也會隨之自然緩解。少數患者因為“陰莖外周環形斑塊”而產生鉸鏈樣反應和陰莖畸形,這部分患者陰莖斑塊往往較大,或呈條索樣環繞陰莖,勃起時病變處陰莖周徑不能相應增加而出現疼痛,又稱為“陰莖筋膜室綜合徵”。 ③陰莖彎曲畸形——陰莖彎曲包括背彎、側彎和腹側彎曲,其中以陰莖背彎最常見,腹側彎曲少見,極少數患者斑塊環繞陰莖,此時,還可表現為陰莖縮短、狹窄、漏斗狀等非彎曲性陰莖畸形。非彎曲性陰莖畸形更容易出現ED,從而影響患者性生活,更容易導致患者抑鬱。 ④勃起功能障礙——ED在PD患者中很常見(>50%),部分硬結所致的陰莖嚴重變形、連枷陰莖等導致患者即使有正常的陰莖勃起硬度仍無法完成性生活。PD對患者產生的心理影響亦會造成患者ED的加重,如焦慮、對疾病的不理解以及配偶的抱怨等。 ⑤精神心理壓力——患者的精神症狀如自我否定、矛盾、焦慮和抑鬱害怕和回避一切性活動、社交困難等,多是由於痛性勃起、陰莖彎曲畸形導致性交困難、ED等所致。患者精神壓力呈持續性。研究顯示,48%的PD患者患有輕、中度抑鬱症。 臨床治療 非手術治療 PD的非手術治療主要適用於疾病早期患者,包括口服藥物治療、局部治療。目前非手術治療主要基於臨床治療經驗。 口服藥物主要包括非甾體類抗炎藥物、左卡尼汀、維生素E、對氨基苯甲酸鉀 、他莫昔芬、秋水仙鹼、已酮可可鹼、5型磷酸二酯酶抑制劑等。 局部治療是將藥物或物理因素直接作用於病灶,包括病灶內藥物注射治療、體外衝擊波治療及牽引治療等,使用的藥物包括類固醇、維拉帕米、透明質酸干擾素以及膠原酶溶組織性梭狀芽孢桿菌。 目前膠原酶溶組織性梭狀芽孢桿菌已被美國食品藥品管理局(FDA)和歐洲藥品管理局(EMA)批准為PD的有效治療選擇之一。體外衝擊波治療的作用機制尚不清楚,可能機制是直接破壞和重塑陰莖斑塊。另外,衝擊波通過產生熱量導致炎症反應,增加該區域的血供、增加巨細胞活性,從而導致斑塊溶解吸收,其對陰莖疼痛有顯著改善作用。牽引療法是通過外力牽引陰莖,機械力引起陰莖海綿竇擴張促進細胞增生形成新的結締組織,進而改善陰莖彎曲並延長陰莖長度。 手術治療 儘管PD的保守治療可以解決大多數男性勃起疼痛的問題,但僅有少數患者的陰莖彎曲畸形可以得到改善。PD外科治療的目的是糾正陰莖彎曲畸形和ED,使患者完成滿意的性交。 手術方法包括陰莖白膜折疊術、陰莖硬結切除(切開)+移植術和陰莖假體植入術,外科治療僅限於病情穩定、斑塊成熟的患者,而疼痛的緩解和彎曲的穩定至少需要3個月。對於症狀嚴重,對患者的生活和心理產生較大影響者,也不必等到穩定期才實施手術。 PD手術治療具體步驟 陰莖折疊術/陰莖白膜折疊術 適應症包括: ①保守治療無效; ②陰莖勃起時彎曲畸形在30~60°的穩定期患者;...
陰莖硬結症手術專家共識
定義 陰莖硬結症,是一種以陰莖白膜纖維化斑塊為特徵,同時可伴有陰莖疼痛、彎曲畸形、勃起功能障礙(ED),並造成患者精神心理壓力的疾病,亦稱陰莖纖維性海綿體炎、結節性陰莖海綿體炎海綿體纖維化等。1561年Fallopius首次報道此類患者,1743年法國醫生Peyronie首次對本病進行了具體描述,因此陰莖硬結症亦被稱為佩倫涅病(PD)。 病因 PD與多種危險因素有關,包括肥胖、吸煙、過量飲酒、糖尿病、高血壓病,高血脂等基礎情況,以及有無陰莖損傷或手術、經尿道腔內操作或治療、纖維瘤性病變等特殊病史,同時還應考慮患者性生活的情況,包括頻率、強度、體位等易引起陰莖損傷的情況。 陰莖硬結症的具體發病機制尚未明確。陰莖白膜重復性的微小損傷是目前普遍認可的發病機制。在損傷與抗損傷修復的過程中,促纖維化因子和抗纖維化因子共同參與陰莖白膜損傷、修復、纖維化、瘢痕形成及重塑等多個過程,反復的炎症反應過程將導致結締組織重塑為纖維化斑塊。 流行病學 PD的患病率為0.4%~9%,伴有ED和糖尿病的患者有更高的患病率。PD好發年齡為55~60歲,患病率隨著年齡增長而增加。研究表明,對100例不確定是否患有PD的男性屍檢,約 22%白膜有纖維變性損傷 臨床表現 ①陰莖白膜斑塊——陰莖白膜斑塊為陰莖硬結症最為特異性表現,可見於陰莖背側、腹側和側面,最常見於陰莖背側,直接與嵌插的縱隔纖維相連。 ②陰莖疼痛——陰莖疼痛分為疲軟時疼痛和勃起時疼痛,在疾病的活動期患者常常會感受到持續性疼痛,雖然這種疼痛並不明顯,但往往會影響到性功能。一些患者也會主訴在夜間或早晨因勃起疼痛而醒來,影響患者睡眠質量和日常生活。隨著炎症的控制,疼痛也會隨之自然緩解。少數患者因為“陰莖外周環形斑塊”而產生鉸鏈樣反應和陰莖畸形,這部分患者陰莖斑塊往往較大,或呈條索樣環繞陰莖,勃起時病變處陰莖周徑不能相應增加而出現疼痛,又稱為“陰莖筋膜室綜合徵”。 ③陰莖彎曲畸形——陰莖彎曲包括背彎、側彎和腹側彎曲,其中以陰莖背彎最常見,腹側彎曲少見,極少數患者斑塊環繞陰莖,此時,還可表現為陰莖縮短、狹窄、漏斗狀等非彎曲性陰莖畸形。非彎曲性陰莖畸形更容易出現ED,從而影響患者性生活,更容易導致患者抑鬱。 ④勃起功能障礙——ED在PD患者中很常見(>50%),部分硬結所致的陰莖嚴重變形、連枷陰莖等導致患者即使有正常的陰莖勃起硬度仍無法完成性生活。PD對患者產生的心理影響亦會造成患者ED的加重,如焦慮、對疾病的不理解以及配偶的抱怨等。 ⑤精神心理壓力——患者的精神症狀如自我否定、矛盾、焦慮和抑鬱害怕和回避一切性活動、社交困難等,多是由於痛性勃起、陰莖彎曲畸形導致性交困難、ED等所致。患者精神壓力呈持續性。研究顯示,48%的PD患者患有輕、中度抑鬱症。 臨床治療 非手術治療 PD的非手術治療主要適用於疾病早期患者,包括口服藥物治療、局部治療。目前非手術治療主要基於臨床治療經驗。 口服藥物主要包括非甾體類抗炎藥物、左卡尼汀、維生素E、對氨基苯甲酸鉀 、他莫昔芬、秋水仙鹼、已酮可可鹼、5型磷酸二酯酶抑制劑等。 局部治療是將藥物或物理因素直接作用於病灶,包括病灶內藥物注射治療、體外衝擊波治療及牽引治療等,使用的藥物包括類固醇、維拉帕米、透明質酸干擾素以及膠原酶溶組織性梭狀芽孢桿菌。 目前膠原酶溶組織性梭狀芽孢桿菌已被美國食品藥品管理局(FDA)和歐洲藥品管理局(EMA)批准為PD的有效治療選擇之一。體外衝擊波治療的作用機制尚不清楚,可能機制是直接破壞和重塑陰莖斑塊。另外,衝擊波通過產生熱量導致炎症反應,增加該區域的血供、增加巨細胞活性,從而導致斑塊溶解吸收,其對陰莖疼痛有顯著改善作用。牽引療法是通過外力牽引陰莖,機械力引起陰莖海綿竇擴張促進細胞增生形成新的結締組織,進而改善陰莖彎曲並延長陰莖長度。 手術治療 儘管PD的保守治療可以解決大多數男性勃起疼痛的問題,但僅有少數患者的陰莖彎曲畸形可以得到改善。PD外科治療的目的是糾正陰莖彎曲畸形和ED,使患者完成滿意的性交。 手術方法包括陰莖白膜折疊術、陰莖硬結切除(切開)+移植術和陰莖假體植入術,外科治療僅限於病情穩定、斑塊成熟的患者,而疼痛的緩解和彎曲的穩定至少需要3個月。對於症狀嚴重,對患者的生活和心理產生較大影響者,也不必等到穩定期才實施手術。 PD手術治療具體步驟 陰莖折疊術/陰莖白膜折疊術 適應症包括: ①保守治療無效; ②陰莖勃起時彎曲畸形在30~60°的穩定期患者;...
2024年前列腺癌外科診療進展
- 年度盤點 - 編者按:祥龍擺尾留佳績,金蛇昂首啓新篇。泌尿外科以其“微創”特色在大外科領域獨樹一幟,在腔內手術、經自然腔道手術以及常規腹腔鏡手術、機器人輔助下的腹腔鏡手術等外科治療領域均有諸多創舉,而其中的前列腺癌外科治療,經常成為各類微創外科治療的“試驗田”。隨著精准治療和多學科團隊(MDT)診療模式的發展,前列腺癌外科治療被賦予更加豐富的內涵,從前列腺穿刺活檢到手術前後的系統治療,手術治療與其他局部治療的選擇等。在剛剛過去的2024年,前列腺癌外科治療領域有哪些重要進展? 01 術前診斷 Q1. 靶向活檢能否避免過度治療? 【NEJM】GÖTEBORG-2研究隨訪4年:前列腺靶向穿刺,無臨床意義癌檢出率降低57%! 【Eur Urol】多中心回顧性研究:靶向活檢導致過度治療的總體風險為2.7% 準確的診斷是最佳治療決策的前提,而前列腺穿刺活檢仍是診斷前列腺癌的金標準。在系統穿刺時代,許多無臨床意義的低危(ISUP 1級)前列腺癌檢出,反而增加了主動監測造成的醫療負擔以及患者的心理負擔。因此,學術界開始思考如何優化前列腺穿刺活檢,從而避免過度治療。 瑞典GÖTEBORG-2試驗旨在評價系統穿刺和MRI靶向穿刺的差異。這是一項基於人群的大樣本臨床研究,入組了13 000余名50-60歲的男性,隨機分配到系統活檢組(若發現可疑病變,再接受MRI靶向活檢)或MRI靶向活檢組。2年前發表於NEJM的結果顯示,以延遲一小部分患者的中危(ISUP≥2級)腫瘤診斷為代價,靶向活檢可使低危腫瘤過度診斷風險降低一半[1]。2024年9月NEJM發表了該研究隨訪4年的數據,仍得到較為一致的結果:MRI靶向活檢組中診斷出ISUP 1級疾病的比例相較於系統活檢組減少57%(RR 0.43,P<0.001),診斷出ISUP 2級或更高疾病的比例減少16%(RR 0.84)[2]。這意味著每1000名男性中,MRI可使接受活檢的男性減少51名,診斷為ISUP 1級疾病的男性減少14名;當然,其代價是3名男性的ISUP 2級或更高疾病的診斷有所延遲[3]。 △GÖTEBORG-2研究:ISUP 1級和20-5級疾病的累積發病率 從GÖTEBORG-2來看,MRI靶向活檢能夠減少無臨床意義的低級別前列腺癌檢出。然而,這種僅關注中高級別前列腺癌的策略,是否會導致檢出疾病的分期、分級過高,造成後續的過度治療?一項來自法國的多中心回顧性研究,分析了1020例連續接受MRI靶向活檢且Gleason分級組(GG)≥2的初診前列腺癌患者術後病理,結果顯示僅有28例(2.7%)患者存在研究定義的過度治療風險(活檢GG≥2→術後GG 1;活檢GG≥3→術後GG 2)[4]。 Q2. 如何減少不必要的穿刺活檢?...
2024年前列腺癌外科診療進展
- 年度盤點 - 編者按:祥龍擺尾留佳績,金蛇昂首啓新篇。泌尿外科以其“微創”特色在大外科領域獨樹一幟,在腔內手術、經自然腔道手術以及常規腹腔鏡手術、機器人輔助下的腹腔鏡手術等外科治療領域均有諸多創舉,而其中的前列腺癌外科治療,經常成為各類微創外科治療的“試驗田”。隨著精准治療和多學科團隊(MDT)診療模式的發展,前列腺癌外科治療被賦予更加豐富的內涵,從前列腺穿刺活檢到手術前後的系統治療,手術治療與其他局部治療的選擇等。在剛剛過去的2024年,前列腺癌外科治療領域有哪些重要進展? 01 術前診斷 Q1. 靶向活檢能否避免過度治療? 【NEJM】GÖTEBORG-2研究隨訪4年:前列腺靶向穿刺,無臨床意義癌檢出率降低57%! 【Eur Urol】多中心回顧性研究:靶向活檢導致過度治療的總體風險為2.7% 準確的診斷是最佳治療決策的前提,而前列腺穿刺活檢仍是診斷前列腺癌的金標準。在系統穿刺時代,許多無臨床意義的低危(ISUP 1級)前列腺癌檢出,反而增加了主動監測造成的醫療負擔以及患者的心理負擔。因此,學術界開始思考如何優化前列腺穿刺活檢,從而避免過度治療。 瑞典GÖTEBORG-2試驗旨在評價系統穿刺和MRI靶向穿刺的差異。這是一項基於人群的大樣本臨床研究,入組了13 000余名50-60歲的男性,隨機分配到系統活檢組(若發現可疑病變,再接受MRI靶向活檢)或MRI靶向活檢組。2年前發表於NEJM的結果顯示,以延遲一小部分患者的中危(ISUP≥2級)腫瘤診斷為代價,靶向活檢可使低危腫瘤過度診斷風險降低一半[1]。2024年9月NEJM發表了該研究隨訪4年的數據,仍得到較為一致的結果:MRI靶向活檢組中診斷出ISUP 1級疾病的比例相較於系統活檢組減少57%(RR 0.43,P<0.001),診斷出ISUP 2級或更高疾病的比例減少16%(RR 0.84)[2]。這意味著每1000名男性中,MRI可使接受活檢的男性減少51名,診斷為ISUP 1級疾病的男性減少14名;當然,其代價是3名男性的ISUP 2級或更高疾病的診斷有所延遲[3]。 △GÖTEBORG-2研究:ISUP 1級和20-5級疾病的累積發病率 從GÖTEBORG-2來看,MRI靶向活檢能夠減少無臨床意義的低級別前列腺癌檢出。然而,這種僅關注中高級別前列腺癌的策略,是否會導致檢出疾病的分期、分級過高,造成後續的過度治療?一項來自法國的多中心回顧性研究,分析了1020例連續接受MRI靶向活檢且Gleason分級組(GG)≥2的初診前列腺癌患者術後病理,結果顯示僅有28例(2.7%)患者存在研究定義的過度治療風險(活檢GG≥2→術後GG 1;活檢GG≥3→術後GG 2)[4]。 Q2. 如何減少不必要的穿刺活檢?...
非典型自慰為何值得我們關注?探索非典型自慰與男性性功能障礙的關聯
在男科與性醫學領域,尚存許多爭議,何為典型性自慰,何為非典型自慰也有不同意見,即便是早洩的定義也未能統一,但是我們認為存在爭議不可怕,不斷的學術爭議和討論可以讓我們更接近真相! 在當今快節奏的社會中,男性性功能障礙已成為困擾許多男性的重要健康問題,而自慰作為性行為的重要組成部分,與性健康之間的關係日益受到關注。然而,自慰這一行為與性功能障礙之間的關聯,尤其是非典型自慰的潛在影響,仍未被廣泛認知。 2024年,《Archives of Sexual Behavior》雜誌刊登了一項由中山大學附屬第三醫院張炎教授團隊主導的研究《非典型自慰與男性性功能障礙之間的關聯:一項基於異性戀男性的研究》。這一研究首次從較大樣本中揭示了非典型自慰與男性性功能障礙之間的關聯,為臨床實踐提供了全新視角和診療啓示。 什麼是非典型自慰(Atypical Masturbation)?為何值得關注? 自慰(Masturbation),作為人類性行為的一種常見形式,早在歷史中就備受爭議。從18世紀將其歸類為病態行為,到現代社會逐漸接受其正常性,自慰行為的定義和研究範疇經歷了漫長的演變。 通常情況下,對於男性而言,用手擼動陰莖以達到性高潮的模式屬於典型自慰(Typical Masturbation),而非典型自慰(Atypical Masturbation)則是指採用與典型自慰明顯不同的方式,包括速度、位置、體位、壓力甚至刺激來源。例如: 俯臥式自慰(Prone Masturbation,PM):通過將陰莖壓於枕頭、床墊、地板等進行摩擦; 夾腿式自慰(Squeezing Legs Masturbation,SLM):將陰莖夾於雙腿之間施壓; 其他非典型模式(Other types of Masturbation,OM):如利用特殊器物實現自慰。 這些非典型模式由於與伴侶性行為的生理模式存在顯著不同,因此這種差異性可能與男性性功能障礙密切相關,如勃起功能障礙(erectile dysfunction, ED)和延遲射精(delayed ejaculation, DE)。雖然以往一些個案研究提出了相關假設,但缺乏大規模人群數據支持。 研究背景:為何探討非典型自慰? 男性性功能障礙,如ED、PE和DE廣泛影響男性的生活質量和心理健康。雖然大量研究已探討性生活質量、頻率與性功能之間的關係,但關於自慰方式與性功能之間關聯研究仍然十分匱乏。 既往的個案研究發現了特殊自慰與ED和DE之間的密切關聯,這為性功能障礙的臨床診療提供了一些啓示,然而這需要大樣本研究進一步證實,並且非典型自慰的在普通人群中的流行率未知。因此,探討非典型自慰的流行率及其與性功能之間的關聯,具有重要的臨床和學術意義。...
非典型自慰為何值得我們關注?探索非典型自慰與男性性功能障礙的關聯
在男科與性醫學領域,尚存許多爭議,何為典型性自慰,何為非典型自慰也有不同意見,即便是早洩的定義也未能統一,但是我們認為存在爭議不可怕,不斷的學術爭議和討論可以讓我們更接近真相! 在當今快節奏的社會中,男性性功能障礙已成為困擾許多男性的重要健康問題,而自慰作為性行為的重要組成部分,與性健康之間的關係日益受到關注。然而,自慰這一行為與性功能障礙之間的關聯,尤其是非典型自慰的潛在影響,仍未被廣泛認知。 2024年,《Archives of Sexual Behavior》雜誌刊登了一項由中山大學附屬第三醫院張炎教授團隊主導的研究《非典型自慰與男性性功能障礙之間的關聯:一項基於異性戀男性的研究》。這一研究首次從較大樣本中揭示了非典型自慰與男性性功能障礙之間的關聯,為臨床實踐提供了全新視角和診療啓示。 什麼是非典型自慰(Atypical Masturbation)?為何值得關注? 自慰(Masturbation),作為人類性行為的一種常見形式,早在歷史中就備受爭議。從18世紀將其歸類為病態行為,到現代社會逐漸接受其正常性,自慰行為的定義和研究範疇經歷了漫長的演變。 通常情況下,對於男性而言,用手擼動陰莖以達到性高潮的模式屬於典型自慰(Typical Masturbation),而非典型自慰(Atypical Masturbation)則是指採用與典型自慰明顯不同的方式,包括速度、位置、體位、壓力甚至刺激來源。例如: 俯臥式自慰(Prone Masturbation,PM):通過將陰莖壓於枕頭、床墊、地板等進行摩擦; 夾腿式自慰(Squeezing Legs Masturbation,SLM):將陰莖夾於雙腿之間施壓; 其他非典型模式(Other types of Masturbation,OM):如利用特殊器物實現自慰。 這些非典型模式由於與伴侶性行為的生理模式存在顯著不同,因此這種差異性可能與男性性功能障礙密切相關,如勃起功能障礙(erectile dysfunction, ED)和延遲射精(delayed ejaculation, DE)。雖然以往一些個案研究提出了相關假設,但缺乏大規模人群數據支持。 研究背景:為何探討非典型自慰? 男性性功能障礙,如ED、PE和DE廣泛影響男性的生活質量和心理健康。雖然大量研究已探討性生活質量、頻率與性功能之間的關係,但關於自慰方式與性功能之間關聯研究仍然十分匱乏。 既往的個案研究發現了特殊自慰與ED和DE之間的密切關聯,這為性功能障礙的臨床診療提供了一些啓示,然而這需要大樣本研究進一步證實,並且非典型自慰的在普通人群中的流行率未知。因此,探討非典型自慰的流行率及其與性功能之間的關聯,具有重要的臨床和學術意義。...
男性為什麼會“不行”?找找根源在哪
在私密與敏感的話題中,“那方面不行”這個話題往往讓許多男性感到尷尬和困擾,不僅影響男性的生活質量,還會對伴侶關係造成壓力。 但很多男性對於導致“不行”的原因不得其解,就去採取錯誤的行動,自然很難讓現狀得到改善。故而,正視這一問題並尋求科學的解決方案是邁向健康生活的關鍵一步。 那“不行”到底是咋回事,怎麼解決?今天我們就從科學角度正經聊聊這個問題,揭示“那方面不行”的根源。 “那方面不行”是怎麼回事? 不容忽視的事實是,性功能障礙其實是一個較為普遍存在的健康問題。而男性性功能障礙有兩位主角:勃起功能障礙和早洩,不僅影響著男性的性生活質量,還會對患者的身心健康造成深遠影響。 勃起功能障礙(ED)是指男性陰莖無法獲得或維持足夠的勃起以完成滿意的性生活,俗稱陽痿。 據統計全球有1.5億男性患者正遭受勃起功能障礙的困擾;且ED的發病率隨著年齡的增長而上升,並且患病人群日益趨向年輕化。 關於早洩(PE)的定義,目前還存在爭議。早洩分為原發性早洩和繼發性早洩,年齡分布比較廣。 通常認為在陰莖勃起後進入陰道之前、正在進入或進入陰道即發生射精,時間往往不到1分鐘的情況為早洩。 更為複雜的是,研究顯示,PE與ED的發生常常並存且程度存在相關性。也就是說,有相當一部分男性,又陽痿又早洩,而這種情況稱之為PE與ED共病。 那到底為什麼就“不行”了呢? 勃起功能障礙與早洩的成因複雜多樣,涉及生理因素、心理因素及生活方式等多個方面,都是是男性整體健康狀況的重要風向標。 先說勃起功能障礙 如果你持續出現以下任一症狀,就要注意可能是發生了勃起功能障礙。...
男性為什麼會“不行”?找找根源在哪
在私密與敏感的話題中,“那方面不行”這個話題往往讓許多男性感到尷尬和困擾,不僅影響男性的生活質量,還會對伴侶關係造成壓力。 但很多男性對於導致“不行”的原因不得其解,就去採取錯誤的行動,自然很難讓現狀得到改善。故而,正視這一問題並尋求科學的解決方案是邁向健康生活的關鍵一步。 那“不行”到底是咋回事,怎麼解決?今天我們就從科學角度正經聊聊這個問題,揭示“那方面不行”的根源。 “那方面不行”是怎麼回事? 不容忽視的事實是,性功能障礙其實是一個較為普遍存在的健康問題。而男性性功能障礙有兩位主角:勃起功能障礙和早洩,不僅影響著男性的性生活質量,還會對患者的身心健康造成深遠影響。 勃起功能障礙(ED)是指男性陰莖無法獲得或維持足夠的勃起以完成滿意的性生活,俗稱陽痿。 據統計全球有1.5億男性患者正遭受勃起功能障礙的困擾;且ED的發病率隨著年齡的增長而上升,並且患病人群日益趨向年輕化。 關於早洩(PE)的定義,目前還存在爭議。早洩分為原發性早洩和繼發性早洩,年齡分布比較廣。 通常認為在陰莖勃起後進入陰道之前、正在進入或進入陰道即發生射精,時間往往不到1分鐘的情況為早洩。 更為複雜的是,研究顯示,PE與ED的發生常常並存且程度存在相關性。也就是說,有相當一部分男性,又陽痿又早洩,而這種情況稱之為PE與ED共病。 那到底為什麼就“不行”了呢? 勃起功能障礙與早洩的成因複雜多樣,涉及生理因素、心理因素及生活方式等多個方面,都是是男性整體健康狀況的重要風向標。 先說勃起功能障礙 如果你持續出現以下任一症狀,就要注意可能是發生了勃起功能障礙。...
保留DJ(輸尿管支架管)注意事項
1.什麼是DJ管 DJ管是一種一次性醫用耗材,是中空的細軟管,長度約26-28cm,因兩端捲曲形似英文字“J”而又稱“雙J管”或稱“D-J管”,又因兩端形似豬尾巴,也稱為豬尾巴管,輸尿管支架管,主要用於泌尿系統手術後,幫助解除輸尿管的炎性水腫造成的暫時性梗阻,防止術後傷口漏尿、輸尿管狹窄以及結石碎片堵塞。有時候也可用於婦產科、普外科的盆腔手術治療。 2.DJ管有啥作用? 1. 引流作用。DJ管為中空的管狀支架,可以引流尿液,減輕腎積水,改善腎功能;尤其對於腎功能差,長期輸尿管梗阻導致腎積水多的患者,留置DJ管的引流作用立竿見影。 2. 支撐作用。輸尿管結石導致輸尿管炎性水腫、息肉形成或內窺鏡術後輸尿管水腫等情況下,DJ管可以支撐輸尿管,幫助輸尿管粘膜修復。同時可以促進結石的排除,防止輸尿管狹窄等作用。 3.橋接作用。輸尿管狹窄段切除或輸尿管膀胱再植手術中留置DJ管,有助於連接輸尿管斷端,減少尿外滲,促進斷端愈合,防止輸尿管狹窄。 4. 擴張作用。DJ管在輸尿管內留置期間可以被動擴張輸尿管,使其管腔變粗,更好地排尿和排石。也可以作為輸尿管手術前做準備,防止輸尿管痙攣,提高手術成功率,降低手術風險。 3.攜帶DJ管期間注意啥? 1. 多飲水 原因:充足的水分攝入有助於稀釋尿液,減少尿路感染的風險,並有助於DJ管的清潔和排出。 措施:成人每日飲水量建議在2000-3000ml之間,兒童和青少年根據年齡調整。 2 控飲食管理 原因:不當的飲食習慣可能導致DJ管堵塞或形成結石。 措施:減少動物蛋白攝入,如蛋類、豬牛羊肉、奶製品等。 避免辛辣刺激的食物和活血化瘀的藥物及食物,如當歸、黑木耳、紅棗等。多吃蔬菜水果,保持大便通暢。 3.不憋尿 原因:憋尿可能導致膀胱內尿液蓄積,增加尿液通過DJ管返流至腎臟的風險,從而引起腰痛和感染。 措施:應養成定時排尿的習慣,避免長時間憋尿。 4.會運動 原因:劇烈運動可能導致DJ管與周圍組織摩擦,增加出血和炎症的風險。 措施:避免跳躍、搬重物、彎腰拖地等劇烈運動,可以選擇散步等輕度運動。 5.體位管理 原因:不當的體位可能導致DJ管移位或脫落。 措施:睡覺時保持頭高腳底,確保膀胱位置始終低於腎臟位置。...
保留DJ(輸尿管支架管)注意事項
1.什麼是DJ管 DJ管是一種一次性醫用耗材,是中空的細軟管,長度約26-28cm,因兩端捲曲形似英文字“J”而又稱“雙J管”或稱“D-J管”,又因兩端形似豬尾巴,也稱為豬尾巴管,輸尿管支架管,主要用於泌尿系統手術後,幫助解除輸尿管的炎性水腫造成的暫時性梗阻,防止術後傷口漏尿、輸尿管狹窄以及結石碎片堵塞。有時候也可用於婦產科、普外科的盆腔手術治療。 2.DJ管有啥作用? 1. 引流作用。DJ管為中空的管狀支架,可以引流尿液,減輕腎積水,改善腎功能;尤其對於腎功能差,長期輸尿管梗阻導致腎積水多的患者,留置DJ管的引流作用立竿見影。 2. 支撐作用。輸尿管結石導致輸尿管炎性水腫、息肉形成或內窺鏡術後輸尿管水腫等情況下,DJ管可以支撐輸尿管,幫助輸尿管粘膜修復。同時可以促進結石的排除,防止輸尿管狹窄等作用。 3.橋接作用。輸尿管狹窄段切除或輸尿管膀胱再植手術中留置DJ管,有助於連接輸尿管斷端,減少尿外滲,促進斷端愈合,防止輸尿管狹窄。 4. 擴張作用。DJ管在輸尿管內留置期間可以被動擴張輸尿管,使其管腔變粗,更好地排尿和排石。也可以作為輸尿管手術前做準備,防止輸尿管痙攣,提高手術成功率,降低手術風險。 3.攜帶DJ管期間注意啥? 1. 多飲水 原因:充足的水分攝入有助於稀釋尿液,減少尿路感染的風險,並有助於DJ管的清潔和排出。 措施:成人每日飲水量建議在2000-3000ml之間,兒童和青少年根據年齡調整。 2 控飲食管理 原因:不當的飲食習慣可能導致DJ管堵塞或形成結石。 措施:減少動物蛋白攝入,如蛋類、豬牛羊肉、奶製品等。 避免辛辣刺激的食物和活血化瘀的藥物及食物,如當歸、黑木耳、紅棗等。多吃蔬菜水果,保持大便通暢。 3.不憋尿 原因:憋尿可能導致膀胱內尿液蓄積,增加尿液通過DJ管返流至腎臟的風險,從而引起腰痛和感染。 措施:應養成定時排尿的習慣,避免長時間憋尿。 4.會運動 原因:劇烈運動可能導致DJ管與周圍組織摩擦,增加出血和炎症的風險。 措施:避免跳躍、搬重物、彎腰拖地等劇烈運動,可以選擇散步等輕度運動。 5.體位管理 原因:不當的體位可能導致DJ管移位或脫落。 措施:睡覺時保持頭高腳底,確保膀胱位置始終低於腎臟位置。...
癌是一種常見的泌尿系統腫瘤
近年來,在大多數國家和地區,腎癌的發病率都呈逐年上升的趨勢,且男性的發病率高於女性。在男性泌尿系統惡性腫瘤中,腎癌的發病率僅次於前列腺癌和膀胱癌。它通常在腎臟內部形成,早期可能沒有任何症狀,因此很難被發現。 腎癌有哪些症狀? 典型的腎細胞癌三聯徵為:血尿、腰痛、腹部腫塊,其中以血尿最為常見,不過同時出現這三種症狀的情況不到10%,一旦出現,往往提示腫瘤已進入晚期。因此如果有三種症狀中的一種或兩種,也要有所警惕。 此外,腎癌還有一些腎外表現(副瘤綜合徵),包括高血壓、貧血、體重減輕、惡病質、發熱、紅細胞增多症、肝功能異常、高鈣血症、高血糖、紅細胞沈降率增快、凝血機制異常等等。如出現轉移,還可有一些特徵性表現,肺轉移會出現咳嗽、咯血,骨轉移會出現骨痛、骨折,腦轉移出現頭痛,淋巴結轉移有頸部腫塊等。 腎癌如何診斷? 腎癌的診斷主要依靠病史、影像學檢查和實驗室檢查。 從病史和症狀的角度,多數腎臟小腫瘤均沒有臨床表現,多在體檢時發現。腎腫瘤較大時腰部或腹部可觸及腫塊,部分可伴有腰部叩痛。 彩色多普勒超聲是腎臟腫瘤篩查和診斷中最常用的方法,通常表現為低回聲的腫物。彩色多普勒超聲能夠提供腎臟腫瘤的血供信息,在檢測下腔靜脈癌栓方面也具有一定優勢。隨著超聲技術的發展,超聲造影在某些CT或磁共振診斷困難的病例中可提供額外的影像學特徵信息,如複雜性腎囊腫、腎臟小腫瘤、乏脂肪血管平滑肌脂肪瘤等。 CT也可以發現腎癌,包括平掃和增強CT。腹部CT平掃和增強掃描及胸部CT平掃(或增強)是術前臨床分期的重要依據。而對於造影劑過敏、妊娠及擔心輻射的年輕患者,可選擇磁共振來替代增強CT。 實驗室的檢查包括尿常規、腎功能等等,可以評估患者血尿、腎功能的情況。 確診了腎癌如何治療? 如果確診為腎癌,醫生會根據腫瘤的大小、位置和是否擴散來決定治療方法,包括手術治療和藥物治療兩種。 手術治療包括腎部分切除術和根治性腎切除術。腎部分切除術是保留腎臟的手術,適用於腫瘤較小、位置適宜的患者;根治性腎切除術是完全切除腎臟和周圍組織的手術,適用於腫瘤較大或有侵犯周圍組織的患者。 藥物治療包括靶向治療、免疫治療、放射治療等等。靶向治療是通過抑制腫瘤生長所需的特定分子來抑制腫瘤生長;免疫治療是通過激活或增強患者自身的免疫系統來攻擊腫瘤;放射治療主要用於腎癌晚期其他器官轉移患者,可以緩解症狀,但尚不能徹底治癒腎癌。 腎癌如何預防? 腎細胞癌的病因尚不明確,與遺傳、吸煙、飲酒、肥胖、高血壓及降壓藥物、糖尿病等有關。吸煙、肥胖和高血壓病是目前公認的腎細胞癌危險因素,60%的患者與這三種因素相關。因此,戒煙、控制體重和防治高血壓是預防腎細胞癌發生的重要措施。 早期發現的腎癌往往預後較好,患者的生存期都很長,定期進行體檢和篩查對於早期發現腎癌非常關鍵。建議每年行一次常規健康體檢,應當包含尿常規以及腎臟超聲或腹部平掃CT檢查。有腎癌家族史以及高風險因素(吸煙、肥胖和高血壓)人群應從40歲左右開始定期篩查。如有發現任何異常結果,建議進行腹部增強CT或者磁共振等檢查進一步明確診斷。
癌是一種常見的泌尿系統腫瘤
近年來,在大多數國家和地區,腎癌的發病率都呈逐年上升的趨勢,且男性的發病率高於女性。在男性泌尿系統惡性腫瘤中,腎癌的發病率僅次於前列腺癌和膀胱癌。它通常在腎臟內部形成,早期可能沒有任何症狀,因此很難被發現。 腎癌有哪些症狀? 典型的腎細胞癌三聯徵為:血尿、腰痛、腹部腫塊,其中以血尿最為常見,不過同時出現這三種症狀的情況不到10%,一旦出現,往往提示腫瘤已進入晚期。因此如果有三種症狀中的一種或兩種,也要有所警惕。 此外,腎癌還有一些腎外表現(副瘤綜合徵),包括高血壓、貧血、體重減輕、惡病質、發熱、紅細胞增多症、肝功能異常、高鈣血症、高血糖、紅細胞沈降率增快、凝血機制異常等等。如出現轉移,還可有一些特徵性表現,肺轉移會出現咳嗽、咯血,骨轉移會出現骨痛、骨折,腦轉移出現頭痛,淋巴結轉移有頸部腫塊等。 腎癌如何診斷? 腎癌的診斷主要依靠病史、影像學檢查和實驗室檢查。 從病史和症狀的角度,多數腎臟小腫瘤均沒有臨床表現,多在體檢時發現。腎腫瘤較大時腰部或腹部可觸及腫塊,部分可伴有腰部叩痛。 彩色多普勒超聲是腎臟腫瘤篩查和診斷中最常用的方法,通常表現為低回聲的腫物。彩色多普勒超聲能夠提供腎臟腫瘤的血供信息,在檢測下腔靜脈癌栓方面也具有一定優勢。隨著超聲技術的發展,超聲造影在某些CT或磁共振診斷困難的病例中可提供額外的影像學特徵信息,如複雜性腎囊腫、腎臟小腫瘤、乏脂肪血管平滑肌脂肪瘤等。 CT也可以發現腎癌,包括平掃和增強CT。腹部CT平掃和增強掃描及胸部CT平掃(或增強)是術前臨床分期的重要依據。而對於造影劑過敏、妊娠及擔心輻射的年輕患者,可選擇磁共振來替代增強CT。 實驗室的檢查包括尿常規、腎功能等等,可以評估患者血尿、腎功能的情況。 確診了腎癌如何治療? 如果確診為腎癌,醫生會根據腫瘤的大小、位置和是否擴散來決定治療方法,包括手術治療和藥物治療兩種。 手術治療包括腎部分切除術和根治性腎切除術。腎部分切除術是保留腎臟的手術,適用於腫瘤較小、位置適宜的患者;根治性腎切除術是完全切除腎臟和周圍組織的手術,適用於腫瘤較大或有侵犯周圍組織的患者。 藥物治療包括靶向治療、免疫治療、放射治療等等。靶向治療是通過抑制腫瘤生長所需的特定分子來抑制腫瘤生長;免疫治療是通過激活或增強患者自身的免疫系統來攻擊腫瘤;放射治療主要用於腎癌晚期其他器官轉移患者,可以緩解症狀,但尚不能徹底治癒腎癌。 腎癌如何預防? 腎細胞癌的病因尚不明確,與遺傳、吸煙、飲酒、肥胖、高血壓及降壓藥物、糖尿病等有關。吸煙、肥胖和高血壓病是目前公認的腎細胞癌危險因素,60%的患者與這三種因素相關。因此,戒煙、控制體重和防治高血壓是預防腎細胞癌發生的重要措施。 早期發現的腎癌往往預後較好,患者的生存期都很長,定期進行體檢和篩查對於早期發現腎癌非常關鍵。建議每年行一次常規健康體檢,應當包含尿常規以及腎臟超聲或腹部平掃CT檢查。有腎癌家族史以及高風險因素(吸煙、肥胖和高血壓)人群應從40歲左右開始定期篩查。如有發現任何異常結果,建議進行腹部增強CT或者磁共振等檢查進一步明確診斷。
